科普文章
育儿课堂丨流感袭,惊厥急,冷静应对要牢记
正值流感高发季节,医院常会遇到这样的情形:心急如焚的家长抱着孩子冲进来,“医生,俺孩儿刚才发烧抽风了,翻白眼,叫也叫不应,吓死我们了”。
热性惊厥可谓是家长们育儿路上的一次“惊魂时刻”。

什么是热性惊厥?
热性惊厥是指儿童时期(多为6个月至5岁)在发热(腋温≥38℃)时出现的惊厥发作,排除了中枢神经系统感染及其他明确病因。约3%-5%儿童曾经历热性惊厥,在流感病毒感染期间,此比例可能更高。
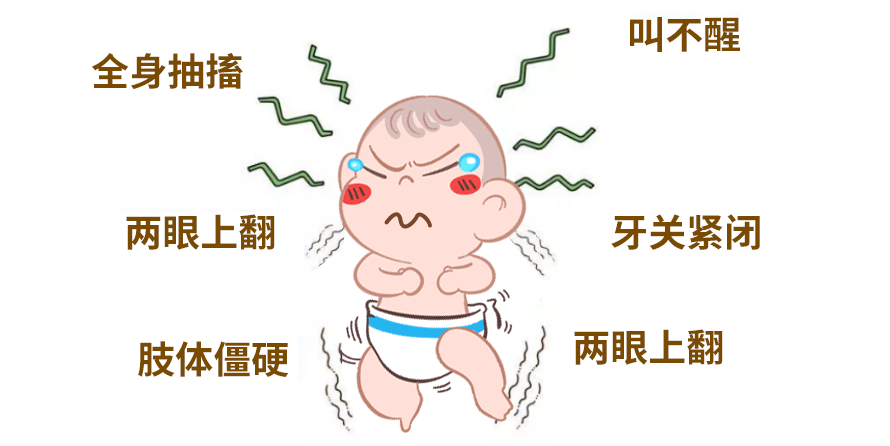
为什么流感季更易发生?
流感病毒引起的发热往往具有起病急、升温快、热度高的特点。这种快速的体温上升过程,更容易诱发惊厥。孩子的中枢神经系统发育尚未完善,对体温急剧变化的调节和耐受能力较弱,导致神经元异常放电,从而引发惊厥。
识别热性惊厥:包括单纯性热性惊厥(约占75%)和复杂性热性惊厥(约占25%)两种类型,其主要特点如表所示:

当惊厥发生时:家长应遵循的“四要四不要”急救原则
要做的四件事:
1. 保持冷静,观察计时
立即记录开始时间,观察发作表现。大多数会在1-2分钟内自行停止。家长的冷静是孩子安全的第一保障。
2. 确保环境安全
将孩子平放在安全、宽敞的地方,移开周围坚硬、尖锐物品。解开衣领,保持呼吸道通畅。
3. 正确摆放体位
让孩子平卧头偏向一侧或侧卧位,及时清理口鼻腔分泌物,防止误吸、避免窒息。
4. 密切观察并记录
注意观察孩子面色、呼吸情况、全身还是局部抽搐、意识状态。这些信息对医生后续判断至关重要。如记不住,可手机拍视频。
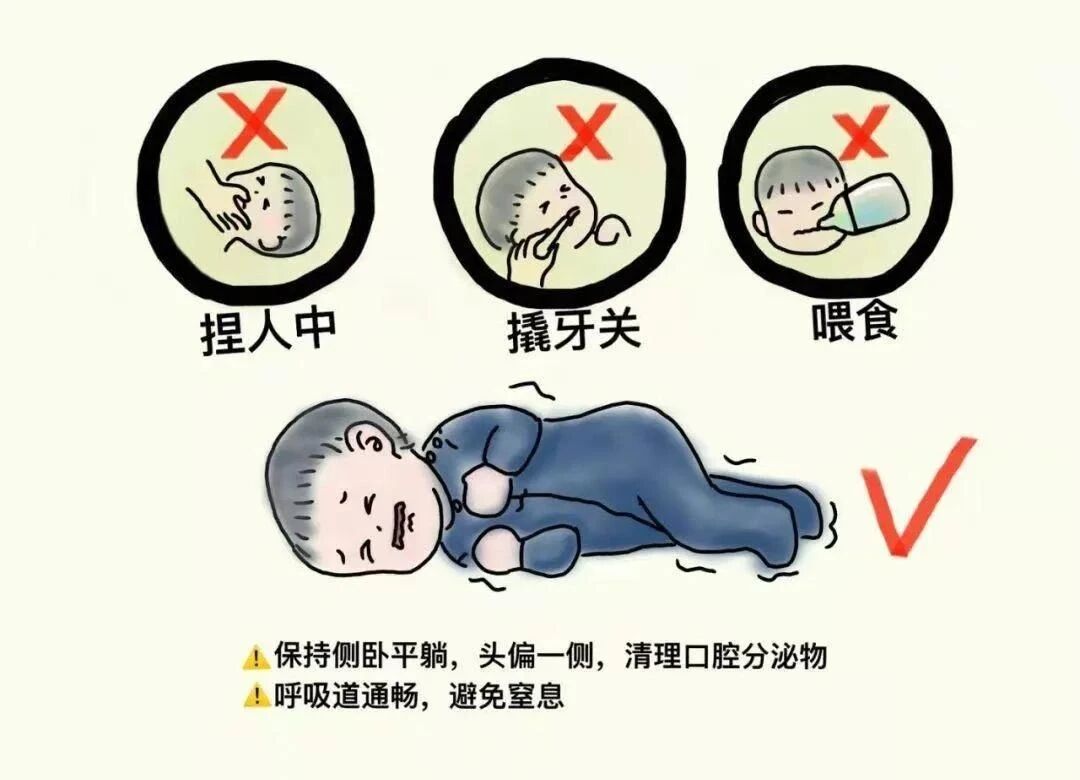
不要做的四件事:
1. 不要往嘴里塞任何东西
强行塞入手指、勺子或毛巾可能导致牙齿损伤、口腔黏膜破损或阻塞气道。
2. 不要强行按压或摇晃孩子
试图制止抽动可能造成软组织损伤或骨折。摇晃孩子更可能加重伤害。
3. 不要掐人中或虎口
这些方法没有科学依据,可能因用力过猛造成皮肤损伤,且会分散家长实施有效急救的注意力。
4. 不要在惊厥发作时喂药、喂水
此时孩子意识不清,强行喂服可能导致误吸、窒息。
何时需要立即就医?
热性惊厥出现以下任何情况,请立即拨打急救电话或直接送往医院:
• 首次热性惊厥发作,或发作持续≥5分钟仍未停止;
• 呼吸困难、面色发紫;
• 发作后意识持续不清超过30分钟;
• 反复多次发作。
即使发作很快停止且孩子状态恢复良好,也建议在当天前往医院儿科就诊,排除其他严重疾病(如脑炎、脑膜炎等)。
热性惊厥的预后与复发风险
绝大多数热性惊厥预后良好,不会对大脑造成长期损害,不影响智力发育。
复发风险方面:
• 约30%-35%的孩子会再次发作;
• 首次发作年龄越小(尤其<1岁),复发风险越高;
• 有热性惊厥家族史者复发风险增高;
• 发热初期体温不高即出现惊厥者更易复发。
流感季预防策略:减少发热,降低风险
1. 疫苗接种是关键
每年接种流感疫苗是最有效的预防手段。建议6月龄以上儿童在流感季前接种。
2. 及时控制体温
当孩子体温>38.5℃或因发热出现不适时,可使用儿童退热药。重点在于减轻不适,而非单纯追求体温正常。
3. 勤观察、警惕惊厥
如果孩子曾有热性惊厥史,在每次发热初期应更密切监测,及时使用退热药。但需知道,即使积极退热,仍不能完全杜绝惊厥发生。
作为家长,亲眼目睹孩子惊厥发作是一种恐怖的经历。请理解您的恐惧是完全正常的反应。请相信:热性惊厥大多良性且自限,家长正确处理十分重要,随着孩子神经系统发育成熟(通常5-6岁后),大多数不再发生,重要的不是防止每一次惊厥,而是在发生时保持冷静、正确应对。
文图:小儿神经内科 王俊玲
审稿:李小丽
编辑:陈劼明
责编:刘芙蓉
审核:鲁美苏
医院地址:郑州市康复前街7号
母婴服务热线:0371-66903131
投稿反馈邮箱:zdsfyjkjyk@126.com














